Laparoskopické splenektómie
Marko, Molnár
Úvod
Medzi pokročilé náročné laparoskopické operácie patrí aj laparoskopická splenektómia, ktorá bola prvýkrát popísaná v roku 1991 ( 1 ). Meyer a spol. hovorí o laparoskopickej splenektómii ako o novej metóde liečby hlavne u pacientov s idiopatickou trombocytopenickou purpurou ( ITP ) ( 2 ), kde napriek hemostazeologickej poruche sú pacienti vhodní na laparoskopiu, pretože slezina býva zväčšená len minimálne. Tento typ laparoskopického výkonu sa pomerne dobre rozširuje medzi skúsenými chirurgami. V rámci pomerne vysokého rizika krvácania počas operácie sú už aj chirurgovia, ktorí vyvíjajú nové inštrumenty, ako to popisuje Gentilli a spol v článku o inovovanom atraumatickom držiaku s odsávaním ( 3 ). Aj v tejto operácii sa v operačnom postupe mnoho mení s postupne pribúdajúcimi skúsenosťami operatérov. Začínalo sa v polohe na chrbte, posledné práce hovoria o lepšej viditeľnosti a lepšej kontrole prípadného krvácania z oblasti cievneho hilu v posterolaterálnej polohe ( 4 ). Poulin a spol. píšu, že u slezín väčších ako 20 cm je výhodná predoperačná embolizácia arteria lienalis, pretože významne znižuje peroperačné krvácanie, čo zistili u 26 pacientov z 54 pacientov, ktorí podstúpili laparoskopickú splenektómiu ( 5 ). Po získaní skúseností sa rozširuje škála indikácií smerom k masívnym splenomegáliám ( kedy slezina dosahuje aj cez 35 cm v pozdĺžnom rozmere ), napríklad pri b -thalassemii, kde je splenektómia indikovaná pre potrebu zvyšovania množstva transfúzií ( 6 ). Katkhouda a spol. ( 8 ) vo svojej práci referujú o 67 pacientoch s ITP, ktorí boli indikovaný na laparoskopickú splenektómiu. 52 pacientov malo pozitívnu odozvu na splenektómiu – zvýšil sa počet trombocytov. 11 pacientov bolo refraktérnych a u 4 pacientov nastal relaps ochorenia. Výsledkom porovnávacích testov bolo, že lepší efekt bol u pacientov mladších ako 40 rokov. Hoci laparoskopická splenektómia patrí k najnáročnejším operáciám hlavne pre riziko krvácania, pretože v drvivej väčšine ide o pacientov s hematologickmi ochoreniami. Napriek tomu sú práce, ako napr. Leung a kol. ( 9 ), ktorý popisujú svoju zaujímavú kazuistiku. Išlo o pacienta s CT verifikovanou aneuryzmou lienálnej artérie. Túto riešili po odpreparovaní lienálnej artérie s aneuryzmou tak, že artériu klipovali pred a za aneuryzmou a potom ju prerušili staplerom. Slezinu ponechali in situ. Hoci väčšina autorov limituje splenektómiu veľkosťou sleziny, sú práce kde autori vykonávajú aj splenektómiu pri masívnej splenomegálii – Nicholson a spol. ( 10 ) prezentujú troch pacientov, u ktorých sleziny mali hmotnosť 835-1980 gramov. Všetky operácie boli bez komplikácii, s operačným časom medzi 170-200 minútami. Pri laparoskopickej splenektómii pre ITP môže byť dôvodom na pooperačný neúspech v zmysle recidívy ochorenia prehliadnutie alebo ponechanie akcesórnych slezín alebo tkaniva sleziny. Coventry a spol. ( 11 ) popisujú vo svojej kazuistike recidívu ochorenia 1,5 roka po splenektómii. Na presnú peroperačnú detekciu akcesórnej sleziny použili mobilnú gamma kameru a teplom poškodené značené červené krvinky, podané pacientovi ráno v deň operácie. Peroparčne pomocou gamma kamery lokalizovali slezinné tkanivo a odstránili ho laparoskopicky. Napriek náročnosti tejto metódy, je možné postupom času – zlepšovaním techniky, zlepšovať – skracovať operačný čas, dobu hospitalizácie ako aj počet komplikácií. Týmto sa vo svojom článku zaoberá Trias a spol. ( 12 ), ktorý rozdelili skupinu 61 pacientov na 3 skupiny a porovnali operačný čas – 214 vs 151 vs 155 minút, dobu hospitalizácie – 5,7 vs 3 vs 3,7 a percento komplikácií – 31 vs 18 vs 4 %. Poulin a spol.( 13 ) doporučujú u slezín s rozmerom väčším ako 20 cm arteriálnu embolizáciu predoperačne.Embolizáciu vykonávajú v deň operácie ráno, aby znížilo percento komplikácií v zmysle krvácania. Čo sa týka polohy pacienta počas operácie, sú rôzne školy. U nás na pracovisku preferujeme semilaterálnu polohu na pravom boku a používame 4 trokary, či už pri samotnej splenektómii, alebo aj pri splenektómii kombinovanej s cholecystektómiou. Szold a spol. ( 14 ) vo svojom článku preferujú plnú laterálnu polohu na boku vpravo s použitím len 3 portov. Indikácie k splenektómii uvádzame z Haynesa ( 7 ).
Indikácie k laparoskopickej splenektómii
- autoimúnne ochorenia : autoimúnna trombocytopénia, autoimúnna hemolytická anémia, Feltyho syndróm, imúnne neutropénie
- syndróm portálnej hypertenzie rôznej etiológie
- absces sleziny
- tezaurizmózy
- hamartómy, cysty, hemangiómy sleziny
- vrodené hemolytické anémie
- myeloproliferatívne ochorenia
- sarkoidóza
- lymfómy sleziny
- M. Hodgkin
- primárne a metastatické tumory sleziny
V predoperačnej príprave je nutné pátrať po akcesórnej slezine, odporúča sa 2 týždne pred elektívnou splenektómiou imunizácia pneumokokovou, hemofilovou a meningokokovou vakcínou.
Kontraindikácie k laparoskopickej splenektómii
Všeobecné základné kontraindikácie k laparoskopickej operácii. Relatívnymi kontraindikáciami sú koagulačné parametre – tesne predoperačne je potrebná hematologická príprava v zmysle zvýšenia hemokoagulačných parametrov a trombocytov ( hlavne pri ITP ). Okrem toho môže byť kontraindikáciou veľkosť sleziny – nad 20 cm je už výkon obtiažny, nad 25 cm sa nedoporučuje laparoskopická splenektómia ( niektorí autori však v takýchto prípadoch doporučujú hand-assisted postup ).
Základné inštrumentárium
K vykonaniu laparoskopickej splenektómie je potrebný bežný základný laparoskopický set, ďalej 13mm kovový trokar – resterilizovateľný ( napr. Olympus ) alebo 12mm jednorazový trokar ( napr. 512 SD alebo 512 XD – Ethicon Endo Surgery ) na zevedenie endostaplera a endovrecka, špeciálne endovrecko ( od firmy Cook – 750 ml ), endostapler ( napr. ATW 35 s kĺbom alebo TSW 45 – Ethicon Endo Surgery ) a rezervné náplne do endostaplera.
Doporučené inštrumentárium
Pľúcny retraktor alebo špeciálny tkanivový retraktor ( napr. LOR 12 – Ethicon Endo Surgery ) , jednorazový klipovač ( napr. ER 320 alebo ER 420 – Ethicon Endo Surgery ), Babkockove kliešte, harmonický skalpel
Metóda a postup
Laparoskopická splenektómia ( LS ) patrí v škále laparoskopickej operatívy medzi najnáročnejšie laparoskopické operácie. Je pri nej obrovské riziko krvácania pri akomkoľvek neopatrnom pohybe inštrumentami. Okrem toho patrí medzi finančne náročné laparoskopické operácie.
Pacienti sú operovaní v celkovej anestézii. Operatér má viacero možností polohy pacienta počas operácie :
1, v polohe na chrbte
2, v semilaterálnej polohe na pravom boku
3, v laterálnej polohe na pravom boku
V prvom a v druhom prípade operatér stojí medzi dolnými končatinami pacienta, v treťom prípade stojí operatér po pravej strane pacienta. Prvý asistent – kameraman stojí po pravej strane pacienta a druhý asistent stojí po ľavej strane pacienta.
Spočiatku sme používali 5 trokarov ( Obr. č. 1 ), t. č. už len 4 trokary ( Obr. č. 2 ). V prípade použitia 4 trokarov je operáciu možné vykonať s jedným asistentom, v druhom prípade s dvoma asistentami. Polohu trokarov prispôsobujeme veľkosti sleziny, jej uloženiu a pri kombinovanej operácii s cholecystektómiou aj potrebe vykonať cholecystektómiu, teda operáciu v pravej časti dutiny brušnej. Aj pri kombinovanej operácii sú vo väčšine prípadov potrebné len 4 trokary. Pri splenektómii je potrebné použiť jeden 10/11 mm trokar pre 10mm optiku, alebo jeden 5,5mm trokar pre 5mm optiku. Ďalej jeden 5 mm trokar pre držiak, jeden 10/11 mm pre Babcockové kliešte, prípadne pre pľúcny retraktor a jeden 13mm kovový trokar alebo 12mm jednorazový trokar pre endostapler a endovrecko.
Port č. 1. – 10/11mm kovový trokar, alebo 10/12mm jednorazový trokar. Potom nasleduje zavedenie laparoskopickej kamery s optikou a revízia orgánov dutiny brušnej. Okrem portu pre optiku s kamerou, zavádzame už pod kontrolou zraku – optiky ďaľšie porty. Port č. 2. – 10/11mm trokar v pravom epigastriu v medioklavikulárnej čiare. Port č. 3. – 10/11mm, alebo 10/12mm jednorazový trokar vysoko v epigastriu, asi 2-3 cm pod proces xyphoideus, paramediálne vľavo od strednej čiary. Port č. 4. – 13mm, alebo 10/12mm trokar v ľavom mezogastriu – až hypogastriu, čo najnižšie tak, aby sme boli dostatočne ďaleko vzdialení od dolného pólu sleziny. V porte č. 1. máme prakticky počas celej operácie kameru s optikou. V porte č. 2. máme 10mm grasper – Duvalove alebo Babkockove kliešte. Cez port č. 3. zavádzame retraktor na pečeň – buď kovový 10mm pľúcny retraktor alebo 12mm špeciálny retraktor. Do portu č. 4. zavádzame harmonický skalpel.
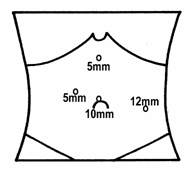
Obr. 1 Umiestnenie a veľkosť 4 trokarov
Operáciu začíname asi 3 cm pozdĺžnym kožným rezom v strednej línii, tesne nad umbilikom. Vypreparujeme si fasciu a zakladáme si dva stehy ako pri všeobecnom úvode. Najprv vykonáme revíziu dutiny brušnej a pátrame po možných akcesórnych slezinách – v oblasti okolo sleziny, v oblasti hilu sleziny, v gastrokolickom a gastrolienálnom ligamente, v omente, v oblasti malej panvy. V prípade nálezu akcesórnej sleziny nakladáme klip na jej stopku s výživnou cievou, odstrihneme ju a následne extrahujeme z dutiny brušnej, aby sa nám nestratila. V prípade použitia harmonického skalpela ( HS ) nie je potrebné použitie klipu, je dostatočné použitie harmonických nožníc. Pokiaľ žiadne ďaľšie nenachádzame, v prípade kombinovanej operácie vykonáme najskôr cholecystektómiu, aby sme v prípade potreby konverzie pri prípadnom krvácaní počas splenektómie mohli použiť laparotomický rez v ľavom epi- a mezogastriu. Potom pristupujeme k vlastnej splenektómii.
Laparoskopickú splenektómiu je možné vykonať aj bez použitia harmonického skalpela, avšak v tomto prípade ide o oveľa náročnejšiu operáciu z hľadiska možného krvácania ako pri použití HS.
a, Splenektómia s použitím elektrokoagulácie
V prípade potreby uvoľníme lienálnu flexúru hrubého čreva a začíname s preparáciou v oblasti dolného pólu sleziny. Pľúcnym retraktorom alebo 10mm grasperom odtláčame žalúdok a prípadne ľavý lalok pečene od hilu sleziny na pravú stranu pacienta, aby sa nám zviditeľnila oblasť hilových a dolných pólových ciev. Potom si vypreparujeme dolné pólové cievy a medzi klipmi ich prerušíme. Po zaklipovaní dolných pólových ciev, dolný pól sleziny vo väčšine prípadov zmení v krátkom čase farbu. Pokračujeme v preparácii smerom k centrálnym hilovým cievam. Preparácia musí byť veľmi opatrná, hlavne u obéznejších pacientov ( čo je však väčšina pacientov s ITP, pretože títo pacienti bývajú dlhodobo na kortikoterapii ) pre vysoké riziko krvácania. Laterálny záves sleziny ponechávame, čo nám zabraňuje klesaniu sleziny na žalúdok a chvost pankreasu. Pomocou elektrokoagulačného háčika alebo nožníc postupne otvárame peritoneum nad hilovými cievami. Ďalej po vypreparovaní ventrálnej plochy hilových ciev postupujeme kraniálnym smerom. Postupne medzi klipmi prerušujeme venae gastricae breves a horné pólové cievy až kým nedosiahneme horný pól sleziny. Horný pól sleziny zmení farbu po prerušení pólových ciev. Následne si uvoľníme laterálny záves sleziny tak, aby sme mohli dopreparovať a „dočistiť“ hilové cievy. Je potrebné čo najviac vypreparovať hilové cievy z ventrálnej, dorzálnej a aj kaudálnej strany, aby po naložení staplera bolo čo najmenej tukového tkaniva v oblasti hilových ciev. Pokiaľ je to možné, vyvarujme sa použitia klipov v tej oblasti hilových ciev, kde budeme nakladať endostapler, pretože je zvýšené riziko krvácania po dokončení staplingu z príčiny interponovaných klipov v staplovanej línii. Po dostatočnom vypreparovaní hilových ciev na tieto nakladáme 35mm alebo 45 mm endostapler ( my používame od firmy Ethicon Endo Surgery ). Najlepšie je použitie rotikulačného 45mm endostaplera. Po uzavretí endostaplera je nutné sa dôkladne presvedčiť či v brandžiach endostaplera sú zachytené obidve hilové cievy a či nie je riziko len čiastočného staplovania a prerušenia cievy, čo by spôsobilo masívne krvácanie. Výhoda rotikulačného endostaplera je v tom, že je možné kopírovať zakrivenie v oblasti hilu sleziny. Po použití endostaplera – prerušení hilových ciev, je nutné 1 minútu podržať endostapler uzatvorený a až potom otvoriť brandže. Ak je potrebné, tak prerušenie hilu dokončíme výmenou náplne a použitím endostapleru druhýkrát. Pri krvácaní z resekčnej línie použijeme na zástavu krvácania klip – buď samostatný alebo použijeme klip z jednorazového klipera ER 320 alebo ER 420, kde máme k dispozícii 20 klipov. Po prerušení hilu prakticky celá slezina zmení farbu. Potom dokončíme prerušenie laterálneho závesu slezinu a bráničného závesi sleziny. Slezina je voľná. Nasleduje dôkladná kontrola možného krvácania zo závesom alebo z resekčnej línie po stapleri. V prípade krvácania vykonáme hemostázu pomocou klipov. V prípade problematickej preparácie pri prerušovaní gastrolienálneho ligamenta a vv. gastricae breves, môžeme najskôr prerušiť hilové cievy vyššie popísaným spôsobom pomocou staplera a potom pokračovať v prerušení arteriae gastricae breves a hornej pólovej cievy, kedy slezina celá zmení farbu.
a, Splenektómia s použitím harmonického skalpela
Zavedenie portov je popísané vyššie.
Postup operácie – ak je lienálna flexura fixovaná vysoko a prekrýva čiastočne prístup k dolnému pólu sleziny, tak musíme harmonickým skalpelom v polohe P1 na pálení č. 1-2 uvoľniť záves flexury. Po uvoľnení lienálnej flexury a pri dostatočnom prístupe k dolnému pólu sleziny začíname s preparáciou dolného pólu. Pomocou HS postupne v polohe P2 pálením frekvenciou F2-3 uvoľňujeme postupne zrasty v oblasti dolných pólových ciev. Cievy čo najviac vypreparujeme a podľa ich veľkosti ich buď zaklipujeme a potom prerušíme nožnicami, alebo ich koagulujeme a prerušíme HS v polohe P3 a F1. Potom pokračujeme ďalej smerom k hilovým cievam tak, že si pomocou HS otvoríme peritoneum nad cievami v polohe P2 a F2-3 ponad hilové cievy a potom čo najvyššie až po horný pól sleziny. Ak máme takto viditeľné hilové cievy od dolného pólu sleziny a otvorený peritoneálny povlak, tak sa snažíme HS v polohe P2 – P1 a F1-2 prerušiť gastrolienálne ligamentum nad hilovými cievami až k hornému pólu sleziny tak, aby sme si vytvorili priestor na naloženie staplera. Polohu P1 a frekvenciu F1 používame pri prerušovaní a koagulovaní gastricae breves. Potom nasleduje čiastočné uvoľnenie laterálneho závesu sleziny v polohe P1 – P2 s frekvenciou F2-3. Ak máme dostatočný prehľad v oblasti hilových ciev, tak nasleduje naloženie endoGia staplera – buď 35mm alebo 45 mm. Je možnosť použitia čiastočne flexibilného staplera, ktorý umožňuje pohyb čeľuste staplera do strán okrem základnej rotácie, čo umožní neporaniť slezinu pri zakladaní staplera. Po prerušení hilových ciev slezina zmení svoju farbu. Ak nemáme žiadne krvácanie, tak pokračujeme v preparácii v oblasti horného pólu sleziny, kde je možné horné pólové cievy sleziny prerušiť pomocou HS v polohe P1 s F1-2. V prípade krvácania je možná koagulácia v P1 s F1-2, alebo naložením klipov. Pri väčšom krvácaní pri preparácii v oblasti gastrolienálneho ligamenta a v oblasti hilových štruktúr je výhodné mať k dispozícii jednorazový kliper od firmy Ethicon Endo Surgery – ER320, alebo ER 420, kde je k dispozícii 20 klipov, čo je neoceniteľné pri arteriálnom krvácaní, kedy odsávanie a opakované nabíjanie kovového klipera je časovo zdĺhavé. Po prerušení horných pólových ciev a závesov pristúpime k prerušeniu laterálneho závesu sleziny pomocou HS v P1 – P2 s F2-3. Po úplnom uvoľnení sleziny kontrolujeme dôkladne hemostázu a opakovane vyplachujeme subfrenický priestor vľavo. Potom vložíme do dutiny brušnej špeciálne endovrecko od firmy Cook, ktoré má veľkosť 750 ml a po jeho roztvorení pomocou Babkockových a Duvalových klieští sa snažíme slezinu vcelku vložiť do endovrecka – čo nie je vždy najľahšie. Potom presunieme kameru do portu č. 4. a endovrecko so slezinou pritiahneme cez port k umbilikálnej rane, ktorú môžeme zväčšiť na 3-4 cm a potom slezinu po kusoch extrahujeme z endovrecka. Po kompletnej extrakcii sleziny aj endovrecka ešte raz kontrolujeme hemostázu, môžeme zopakovať výplach a do subfrenického priestoru vľavo vkladáme Redonov drén. Operáciu ukončíme exsufláciou CO2, extrakciou inštrumentov a trokarov, suturou fascie nad umbilikom a po 13 mm trokare.
c, Dokončenie splenektómie – rovnaké pri obidvoch spôsoboch splenektómie
Po dôkladnej hemostáze opakovane vyplachujeme a odsávame ľavý subfrenický a ľavý parakolický priestor, prípadne aj pravý subfrenický priestor. Nasleduje zavedenie špeciálneho pevného a dostatočne veľkého endovrecka ( my používame endovrecko od firmy Cook – 750 ml ), ktoré po vložení do brušnej dutiny rozvinieme nad ľavým lalokom pečene. Tu ho roztvoríme pomocou dvoch držiakov. Slezinu uchopíme za hilové cievy ( najlepšie 10mm Babkockovými kliešťami ) a vkladáme do endovrecka. Po vložení sleziny do endovrecka vymeníme pozíciu optiky do trokaru v ľavom mezo- hypogastriu a endovrecko so slezinou extrahujeme cez supraumbilikálny port, ktorý rozšírime pozdĺžnym narezaním fascie v linea alba proximálnym smerom. Slezinu z endovrecka extrahujeme po častiach – drvíme ju, extrahujeme a odsávame. Operácia končí kontrolou hemostázy a zavedením Redonovho drénu do ľavého subfrénia.
Záchovné operácie na slezine.
Tieto sú indikované v prípadoch, keď dochádza k porušeniu celistvosti orgánu pri jeho poraneniach z najrozličnejších príčin. Samotné poranenia sleziny z chirurgického hľadiska delíme jednak podľa závažnosti poranenia štruktúr samotného orgánu a to od stupňa 0. čo je len nahromadenie krvi pod púzdrom sleziny až po stupeň V., čo je už buď rozdrobenie sleziny, alebo poškodenie hilu s nekontrolovateľným krvácaním. Alebo berieme do úvahy klinický priebeh a potom poznáme akútnu formu, ktorá sa prejaví silným krvácaním, ktoré ohrozuje poraneného na živote, subakútnu formu, ktorá je menej závažná a dovoľuje diagnostiku závažnosti poranenia sleziny, ďalej je to ruptúra sleziny s oneskoreným krvácaním ( dvojdobá ruptúra ) a nakoniec okultná forma ruptúry. Pri poraneniach sleziny, ktoré si vyžadujú chirurgickú intervenciu sa vždy rozhodujeme medzi záchovnou operáciou alebo odstránením celého poraneného orgánu. Vzhľadom na zvýšený výskyt infekcie po odstránení sleziny, ktoré v 1 až 2% prípadov prebiehajú fulminantne, sa vypracovali rôzne operačné postupy na zachovanie sleziny alebo jej časti. Kritickou hmotnosťou je zachovanie najmenej 25% parenchýmu vzhľadom na udržanie imunobiologických a hematologických funkcií sleziny. Indikáciou na na záchovné operácie sú poranenia a miestne ochorenia sleziny. A sú to :
1. Ligatúra arteria lienalis. Ligatúra hlavného kmeňa je indikovaná len pri silnom artériovom krvácaní v híle sleziny. Používa sa absorbovateľný materiál, aby sa umožnila rekanalizácia artérie a nesmie sa porušiť závesný systém sleziny, cez ktoré prebieha kolaterálne artériové zásobenie sleziny.
2. Hemostatické prostriedky – a) chemické prostriedky na báze oxicelulózy, cyanoakrylátov, b) biologické prostriedky – fibrínové lepidlá na základe svojich vlastností, t.j. resorbovateľnosti, vysokej účinnosti a nezávislosti od vlastnej hemokoagulácie, sú najpoužívanejšími látkami.
3. Fyzikálne prostriedky – a) tlaková tamponáda, b) elektrokoagulácia, c) infračervený kontaktný koagulátor, d) laserová technika
4. Steh. Slezinové tkanivo možno napriek jeho jemnej konzistencii suturovať pri dodržaní týchto zásad: použiť rezorbovateľné, atraumatické nite, vpich a výpich musia byť vzdialené najmenej 1 cm od trhliny, pričom je vhodné použiť na oboch stranách teflónovú podložku, matracový steh, steh tvaru U alebo skrížené stehy musia zaberať čo najviac tkaniva. Ak je púzdro zachované, zašíva sa osobitne. Sutúru väčších poranení treba kombinovať s inými spôsobmi ( opich alebo ligatúra malých segmentárnych artérií, použitie infračerveného kontaktného koagulátora a tkanivových lepidiel ).
5. Resekcia sleziny. Čiastočné odstránenie slezinového parenchýmu podľa rozsahu sa rozdeľuje na: a) hemisplenektómie, b) pólové resekcie, c) segmentárne resekcie.
6. Reimplantácia slezinového tkaniva. Splenóza je autotransplantácia tkaniva, ktorá vyniká po poranení a ponechaní časti tkaniva v brušnej dutine. Tieto časti sú schopné regenerovať a čiastočne prevziať funkciu zdravej sleziny.
Predoperačná príprava pri elektívnej operácii .
A, Pri chronickej anémii treba pokračovať v špecifickej liečbe ( kyselina listová, vitamín B12, prípravky s obsahom železa, transfúzie, anaboliká ), tak, aby množstvo hemoglobínu bolo nad 100g/l. Na operáciu treba pripraviť najmenej dve jednotky krvi.
B,Perorálne kortikoidy treba nahradiť intravenóznymi
C, Cytostatickú liečbu treba prerušiť
D, Poruchy zrážavosti treba upraviť podľa etiológie ( vitamín K, hepatoprotektívna liečba, čerstvá plazma a krv ). Pri trombocytopéniách podať počas operácie čerstvú plazmu a 1-4 g fibrínu.
E, Pri hemolytických anémiách treba sonograficky vylúčiť cholecystolithiázu
F, Pri zvýšenej náchylnosti na trombotické procesy treba už predoperačne 2 až 3 krát 5000j Heparínu s.c.
G, Výkon treba vykonať pod antibiotickou clonou
H, Pri hemoblastózach s poruchou imunity sú indikované immunoglobulín
Pooperačná starostlivosť.
Dôsledná predoperačná, peroperačná a pooperačná starostlivosť predchádza mnohým možným komplikáciám a je nutné pri nej dodržiavať nasledovné zásady: včasná mobilizácia, len pri záchovných operáciách sa odporúča pokoj na posteli, odstránenie drenáže čo možno najskôr, antibiotická clona v dvojnásobných dávkach, infúzna liečba pri sledovaní výdaja močového mechúra a mernej hmotnosti, vyvarovanie sa cievkovania močového mechúra, čo najskôr perorálna výživa, už na 2. – 3. deň, rehabilitácia už v prvý pooperačný deň, každý pooperačný deň sledovať laboratórne parametre, predovšetkým krvný obraz vrátane trombocytov až do normalizácie hodnôt, antiagregačná profylaxia salicylanmi alebo heparínom, pokračovať v steroidnej liečbe podľa účinku splenektómie na základné ochorenie. Dodržiavaním týchto zásad sa podarilo znížiť komplikácie na 3 až 15%.
Pooperačné komplikácie .
1. Včasné komplikácie môžu byť nasledovné : infekcia, trombóza lienálnej vény, postsplenektomická pankreatitída, slezinové horúčky
2. Neskoré komplikácie môžu byť nasledovné : splenóza, ohromujúca postsplenektomická sepsa ( OPSI )
Posledne menovaná komplikácia je dôsledkom straty filtračnej schopnosti, poklesu opsonizácie proti pneumokokom, fagocytózy, B- a T-lymfocytov a tuftsínu čím sa znižuje imunitná reakcia na infekcie. Riziko je desaťnásobne väčšie u detí ako u dospelých a je menej pravdepodobná pri splenektómii pre traumu ako pri splenektómii z hematologickej indikácie. Pri vzniku OPSI je úmrtnosť od 50 – 80%. Preto je doporučená včasná vakcinácia polyvalentnou pneumokokovou vakcínou ( Pneumovax ), ktorá poskytuje ochranu u dospelých ako aj starších detí po dobu 4 – 5 rokov, potom je však nutná ďalšia revakcinácia. Aj samotná vakcinácia má však len okolo 80% úspešnosť.
Literatúra
V knihe – Praktická miniinvazívna chirurgia, Marko a spol., Marko, 2001
Laparoskopická splenektómia – postup v obrázkovej forme – (pdf)