Laparoskopická cholecystektómia
Marko, Molnár
Úvod
Laparoskopická cholecystektómia sa stala významným míľnikom v dejinách chirurgie a jednoznačne zmenila chirurgickú techniku na konci 20 storočia a otvorila cestu k rozvoju najprogresívnejšiemu a najrýchlejšie sa rozvíjajúcemu sa odboru chirurgie a to miniinvazívnej chirurgii. Prvú laparoskopickú cholecystektómiu urobil v roku 1987 Philip Mouret, francúzsky chirurg z Lyonu, ktorý to však nikdy nepublikoval. Prvá publikácia o laparoskopickej chirurgii bola zverejnená v roku 1989 a pochádza od autorov Dubois a spol., z Paríža a vzápätí nasledovaná kolektívom autorov Perissat a spol. z Bordeaux. V Spojených štátoch amerických to boli Reddick a Olsen ktorý v tom istom roku publikovali svoje prvé skúsenosti ( 1 ). Laparoskopická chirurgia po počiatočnej nedôvere časti chirurgickej obce si rýchlo po zverejnení prvých štúdií o výhodách metodiky získala veľkú popularitu po celom svete. Bola to Spoločnosť amerických gastrointestinálnych endoskopujúcich chirurgov ( SAGES ), ktorá ako prvá zareagovala na rýchly trend rozvoja laparoskopie a vydala prvé odporučenia pre chirurgov a zdravotnícke zariadenia ohľadom indikácií, nevyhnutného technického vybavenia a prípravy chirurgov na úspešné zvládnutie novej metodiky ( 1 ). Cushieri z Veľkej Británie bol jedným z najväčších propagátorov diagnostickej laparoskopie v Európe od roku 1978. Už v roku 1988 prezentoval svoje prvé skúsenosti s laparoskopickou cholecystektómiou v experimente na zvieratách a v roku 1991 spolu s Bercim vydal svojú prvú monografiu o laparoskopickej cholecystektómii ( 1 ). Aby bola laparoskopická cholecystektómia akceptovaná vo všeobecnosti za štandardnú metodiku liečby cholecystolitiázy, boli potrebné mnohé kontrolné štúdie, ktoré potvrdili jej jednoznačné výhody v porovnaní s klasickou operáciou. Bolo jednoznačne dokázané, že laparoskopická cholecystektómia je lepšie tolerovaná pacientami čo sa týka hodnotenia pooperačnej bolestivosti, skrátenia pobytu v nemocnici, kratšej pooperačnej práceneschopnosti a k návratu k bežnej aktivite a samozrejme vo vynikajúcom kozmetickom efekte ( 2, 10 ). Postupne so získavaním skúseností, so zdokonaľovaním inštrumentária dochádza aj k znížovaniu percenta komplikácií, čo je samozrejmou daňou každej novej techniky. Vysoké percento poranenia žlčových ciest v porovnaní s klasickou operáciou sa v posledných rokoch výrazne znižuje a je už len o niečo vyššie ako pri štandardnej operácii ( 11 ). Postupne sa rozširuje aj indikačné pole, kde popri nekomplikovanej cholecystolitiáze je na laparoskopické riešenie indikovaná aj akútna cholecystitída, hlavne v jej počiatočnom štádiu ( 4, 5, 6, 10 ), ako aj nekomplikovaná choledocholitiáza ( 20 ). Klinické štúdie potvrdili bezpečnosť výkonu aj v rozličných vekových a rizikovych skupinách. Výkon sa etabloval v pediatrickej chirurgii, gerontochirurgii a je bezpečný aj v gravidite ( 7 ). Posledné smernice pre klinickú aplikáciu laparoskopie v chirurgii biliárneho traktu publikovala Spoločnosť amerických gastrointestinálnych endoskopujúcich chirurgov v roku 2000. Dáva jednoznačné inštrukcie ohľadom postavenia všeobecného chirurga, prístrojového vybavenia, techniky, indikácie, relatívnej kontraindikácie, pooperačnej starostlivosti, zvládnutia choledocholitiázy a iných výkonov na žlčových cestách ako aj informovaný súhlas pacienta ( 12 ). Súčasné trendy v chirurgii biliárneho traktu sa sústreďujú na niekoľko kľúčových oblastí, ktorými sú hľadanie optimálneho riešenia choledocholithiázy, zdokonaľovanie laparoskopického inštrumentária a trendy smerom k mikrolaparoskopii a nakoniec z hľadiska blízkej budúcnosti je to problematika telechirurgie ako formy operačnej videokonferencie a robot-asistovaná laparoskopická cholecystektómia. Choledocholitiáza predstavuje komplexný problém, na riešení ktorého nevládne jednoznačný konsenzus. Z hľadiska taktiky liečby je nevyhnutná presná predoperačná diagnostika, ktorá umožňuje zvoliť optimálny spôsob liečby. Úspešnou alternatívou k definitívnemu vyriešeniu dokázanej choledocholitiázy laparoskopicky je extrakcia drobných konkrementov transcysticky, extrakcia konkrementov laparoskopickou choledochotómiou ( 16 ) alebo pomocou transcystickej dilatácie papily ich vyplavenie do duodena ( 19 ). Poslednou variantou je kombinácia LC s pooperačnou ERCP, pričom však hrozí opakované operačné riešenie pri zlyhaní endoskopie. Problematika je však veľmi komplexná a pri jej riešení je nutné prihliadať na individuálnosti každého prípadu. Z hľadiska trendov techniky výkonu je jednoznačná miniaturizácia ako v zmysle používania 5 a 2 mm portov, čo viedlo k zavedeniu pojmu mikrolaparoskopia ( 3, 8, 9 ) zníženiu počtu portov až na minimum čo umožňuje operovať bez asistenta cez 2 porty ( 17 ) pomocou navádzania kamery verbálnymi pokynmi alebo ovládačmi na porte ( 13 ), ako aj úspešná aplikácia harmonického skalpela ( 14 ). Mikroinštrumentárium a šetrné operovanie dovoľuje u indikovanej skupiny pacientov vykonať zákrok ambulantne bez nutnosti hospitalizácie ( 18 ). V nedávnej minulosti bola po prvýkrát odskúšaná aj metodika medzinárodnej telechirurgickej telementorovanej roboticky asistovanej cholecystektómie medzi Johns Hopkins Institute v Baltimore a National University Hospital v Singapure ( 15 ).
Indikácie k laparoskopickej cholecystektómii
- Cholecystolithiasis – vrátane žlčového blata a piesku
- Polypy žlčníka
- Zápal žlčníka – akútny aj chronický
- Afunkčný žlčník
Kontraindikácie k laparoskopickej cholecystektómii
Všeobecné základné kontraindikácie k laparoskopickej operácii. Ďalej je kontraindikáciou karcinóm žlčníka, ťažký zápal žlčníka s nemožnosťou spoľahlivo vypreparovať štruktúry v oblasti Callotovho trojuholníka.
Základné inštrumentárium
K vykonaniu laparoskopickej cholecystektómie je potrebný základný laparoskopický set.
Doporučené inštrumentárium
Žiadne špeciálne inštrumenty
Metóda a postup
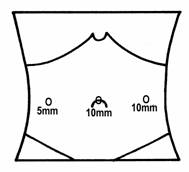
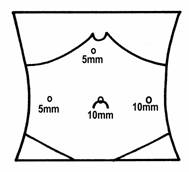
Na našej klinike operujeme v polohe na chrbte v antitrendelenburgovej polohe, operatér stojí medzi dolnými končatinami a kameraman po ľavej strane pacienta, t. j. po pravej strane operatéra. Podľa peroperačného nálezu používame 3 alebo 4 trokary podľa nasledovnej schémy :
|
Obr. 1 Pozícia 3 trokárov |
Obr. 2 Pozícia 4 trokárov |
Operáciu začíname asi 2,5 cm oblúkovým kožným rezom v strednej línii, tesne nad umbilikom Vypreparujeme si fasciu a zakladáme si dva držacie stehy – ako pri všeobecnom úvodnom postupe operácií.
Nasleduje zavedenie portov – port č. 1 – 10/11mm trokar pre optiku. Potom nasleduje revízia orgánov dutiny brušnej. Okrem portu pre optiku s kamerou, zavádzame už pod kontrolou zraku – optiky, ďaľšie porty. Port č. 2 – 5mm trokar pre grasper v pravom mezogastriu v medioklavikulárnej čiare – v úrovni portu č. 1. Port č. 3 – 10/11mm trokar pre elektrokoagulačný háčik alebo harmonický skalpel, prípadne pre disektor v ľavom mezogastriu v medioklavikulárnej čiare – v úrovni portu č. 1. V prípade potreby zavádzame port č. 4 – 5mm trokar pre retraktor v epigastriu v strede 1-2 cm laterálne vpravo od strednej línie, 1-2 cm pod rebrový oblúk.
Ak je žlčník v zrastoch s omentom alebo s okolitými orgánmi, začíname preparáciu a uvoľňovanie fundu žlčníka. Okraj fundu žlčníka hľadáme pri hrane pečene. Tu odpreparujeme prípadné zrasty pomocou háčika alebo HS a potom natupo alebo naostro postupne „sťahujeme“ zrasty zo žlčníka a postupujeme smerom do Callotovho trojuholníka. V tejto oblasti musíme pri koagulácii dávať pozor na termické poranenie dvanástnika, žalúdka, hepatálnej flexury a duktus choledochus. Potom nasleduje preparácia štruktúr v oblasti Callotovho trojuholníka – tu preparujeme duktus cystikus a artériu cystiku. Operáciu môžeme vykonať elektrokoagulačným háčikom alebo pomocou harmonického skalpela.
Použitie elektrokoagulačného háčika
Žlčník uchopíme držiakom 2-3 cm nad uzlinou za Hartmanovu výchlipku a prakticky počas celej operácie používame laterodistálny ťah tak, aby sme mali dokonalý prehľad o všetkých troch štruktúrach – duktus cystikus, artérii cystike a duktus choledochus. V prípade 4 trokarov retraktorom robí asistent kontraťah kraniálnym smerom. Dôležité je obojručné operovanie hlavne pri trojportovej operácii, kedy zmenou ťahu ľavou rukom kontrolujeme a sprístupňujeme uvedené štruktúry. Háčikom otvoríme peritoneum nad duktus cystikus, najlepšie nad lymfatickou uzlinou, ktorá je základným vodítkom. Peritoneum otvoríme na prednej aj zadnej ploche trojuholníka smerom ku pečeni – až do lôžka. Potom jemne preparujeme koaguláciou, rezaním a tupou disekciou v oblasti trojuholníka a snažíme sa vypreparovať separátne duktus cystikus a artériu cystiku. Prerušíme prakticky všetky tukové tkanivá obklopujúce uvedené štruktúry. Vytvoríme si „okienko“ medzi duktus cystiku a rtériou cystikou a potom druhé „okienko“ medzi artériou cystikou a lôžkom žlčníka v oblasti pečene. Pri správnom ťahu žlčníka vidíme duktus cystikus, priestor medzi ním a artériou, ďalej vidíme artériu a a nakoniec priestor medzi artériou a pečeňou. Potom nasleduje vizuálna verifikácia priebehu duktus choledochus a vústenia duktus cystikus do duktus choledochus. Nasleduje naloženie klipov na duktus cystikus – dva tesne vedľa seba centrálne tak, aby sme nestenotizovali duktus choledochus a jeden periférne čo najbližšie ku žlčníku. Ak máme dobrý prehľad, môže nasledovať klipovanie artérie cystiky – dva klipy vedľa seba centrálne a jeden klip periférne pod žlčník. Potom nožnicami prestrihneme duktus cystikus a následne aj artériu cystiku. Overíme umiestnenie klipov po prestrihnutí, prípadný posun klipu alebo žlčový alebo arteriálny leak. V prípade potreby môžeme pri určitej zručnosti pri leaku použiť ďalší klip na uzatvorenie duktu alebo artérie. Ak máme duktus cystikus veľmi široký a klip ho celý neuzavrie, možeme použiť po naložení dvoch až troch klipov laparoskopickú endosľučku ( používanú pri apendektómii ) na uzvaretie pahýľa duktus cystikus – čo však po prestrhnutí duktus cystikus už nie je jednoduché. Okrem toho môžeme široký pahýľ duktus cystikus prešiť pomocou Vicrylu s intra- alebo extrakorporálnym uzlením. Potom nasleduje subserózna cholecystektómia. Pomocou háčika otvárame peritoneum po stranách žlčníka tak, aby sme boli bližšie ku stene žlčníka a nechávali si dostatočný okraj v oblasti lôžka, pretože v prípade krvácania môžeme oveľa šahšie použiť koaguláciu alebo klip. Celý žlčník môžeme vypreparovať použitím háčika a miestami aj tupou disekciou. Každé krvácanie je najlepšie ošetriť koaguláciou hneď. V prípade nálezu väčšej lôžkovej artérie môže byť koagulácia neúspešná a je potrebné použiť jeden alebo viac klipov. Po dokončení cholecystektómie vizuálne dôkladne kontrolujeme lôžko a každé prípadné krvácanie koagulujeme – pozor na prílišné „zatlačenie“ háčika do lôžka pečene – môže to spôsobiť poranenie pečene a zväčšenie krvácania. Koagulácia háčikom by mala byť „povrchová“ kĺzaním hačika po lôžku. V prípade výraznejšieho krvácania alebo v prípade nálezu aberatného žlčovodu je možné krvácanie alebo prípadný únik žlče vyriešiť opichom pomocou Vicrylu – buď endoskopickým šitím, alebo aj klasickým šitím. Doporučujem jeden až dva dvojité stehy na opich nad a pod léziu.
Použitie harmonického skalpela
Pomocou HS otvárame v polohe P1 s frekvenciou F5 peritoneum nad duktus cystikus a artériou cystikou – viď vyššie. Potom tupou disekciou harmonickými nožnicami postupne preparujeme duktus cystikus a artériu cystiku tak ako je to popísané vyššie. Po vypreparovaní duktus cystikus a artéria cystika nakladáme klipy – dva centrálne a jeden periférne na duktus cystikus a na artériu stačí jeden klip centrálne. Duktus prestrihneme nožnicami a artériu prerušíme pomocou HS v polohe P2 s frekvenciou F2-3. Nasleduje subserózna cholecystektómia. Najprv otvoríme peritoneálny povlak po stranách žlčníka a potom preparujeme naostro aj natupo v lôžku žlčníka. V prípade nálezu väčších ciev tieto koagulujeme v polohe P2 a potom prerušíme pomocou P1. Po dokončení cholecystektómie kontrolujeme hemostázu v lôžku – ak máme krvácanie z okrajov lôžka, koagulujeme toto po uchopení koncom nožníc harmonického skalpela v polohe P3. V prípade, že miesto krvácania je v strede lôžka a nie je možné ho nožnicami uchopiť, je možné sa pokúsiť o koaguláciu pomocou kovovej rotačnej – vibrujúcej časti nožníc harmonického skalpela – len jej plošným priložením na miesto krvácania a koaguláciou. V prípade neúspechu koagulácie je nutné krvácajúce miesto opichnúť pomocou endostehu, alebo aj pomocou klasického stehu vstrebateľným materiálom – Vicryl.
Dokončenie cholecystektómie – spoločné pre obidva postupy :
V prípade krvavej alebo žlčovej kolekcie vykonáme opakovaný výplach a odsatie ako subhepatálneho tak aj subfrenického priestoru. Potom premiestnime kameru do portu č. 3. a cez port č. 1. vložíme grasper, ktorým uchopíme žlčník za výtokovú časť a po narezaní fascie na troakáre extrahujeme žlčník z dutiny brušnej. Ak sme mali perforáciu žlčníka a prípadný únik konkrementov, je navhodnejšie vložiť žlčník aj všetky konkrementy do endovrecka a potom endovrecko extrahovať z dutiny brušnej. Nasleduje posledná kontrola pahýľa duktus cystikus a artérie cystiky ako aj viditeľnej časti duktus choledochus a kontrola hemostázy v lôžku. V prípade väčšieho krvácania, alebo jatrogénnej perforácie žlčníka zakladáme do subhepatálneho priestoru Redonov drén. Potom pod kontrolou zraku extrahujeme inštrumenty aj troakáre a snažíme sa o maximálnu exsufláciu CO2 z dutiny brušnej. Nasleduje sutura fascie v supraumbilikuálnej oblasti, výplach rán pomocou H2O2 a betadine. Nakoniec suturujeme kožu.
Žlčník podľa nálezu odosielame na histologické vyšetrenie.
Literatúra
V knihe – Praktická miniinvazívna chirurgia, Marko a spol., Marko, 2001
Laparoskopická cholecystektómia – postup v obrázkovej forme